RSD/CRPS治療効果の判定方法
アンソニー F・カークパトリック
学術顧問委員会委員長
あらゆる病状に治療を施すにあたってまず理解しておくべきことは、以下の3つの要因が病状を改善しうるということです。
- 病気の自然経過
- 治療のプラセボ効果または非特異的効果
- 治療の特異的効果
病気の自然経過というのは、非常に変わりやすいものです。頭痛や腰痛は現れたり治まったりします。同様にRSDの症状も、特に子供では現れたり消えたりするのです。多くの大人のRSD患者さんも、痛みはいつも感じるけれどその症状と強さの程度は変化すると報告しています。このように病気の自然経過の中で、病状が一時的に改善することがあ
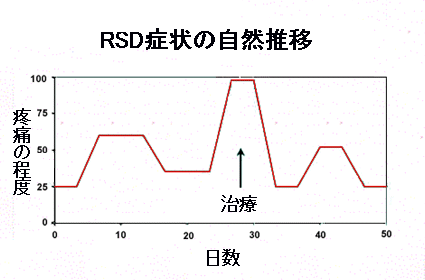
ります。RSDの治療においては、病状の経過の中で自然に起こることと、治療による効果とを識別することが必要です。図1は、典型的なRSD症状の推移を示しています。疼痛が続き、症状が悪化して痛みがピークに達した後あ
るいはその痛みの程度がしばらく保たれた後に、全く治療を施していないのに痛みが自然に弱まります。患者さんはまるでジェットコースターに乗っているようですが、多くの患者さんは常に一定の強さの痛みを感じています。そこで次のようなことが予想できます。病状が急激に悪化したとき(それが頭痛や腰痛であ
ろうが、RSDであろうが)、医師は病気に対してその時点で何らかの処置を取るものです。しかしそれは、治療しなくても症状が自然に治まりかけた時かもしれません。このような場合でも治療後に病気の症状が改善すれば、医師は面目を保つことができます。
逆に、治療を始めた途端、それがたとえ有効な手だてだったとしても症状が悪化することがあ
ります。この場合、不当にもそれは医師の治療のせいだと非難されかねません。医師と患者さんの関係にはいろいろな要素が関わりますが、治療が何度も失敗したように見えると、患者さんは別の医師を探そうとします。このことはしばしば患者さんにそれまで行われていた伝統的な治療を捨てさせ、一般的に行われない新しい治療を求めさせる結果となります。
RSDの症状は自然に変動するため、「RSDの標準的治療法ガイドライン」では、1−3回の交感神経ブロックを「一連の治療」として患者さんに施すことを勧めています。
症状が自然に変動する疾患においては、一連の交感神経ブロックを行うことで、患者さんは治療後に症状が改善あ
るいは悪化する本当の原因が治療によるものかどうかについてより正しい判断をすることができます。
図1
プラセボ効果は、病気の進行過程に作用するような、真の生理学的あ
るいは薬理学的性状を有さない「治療」によって現れます。治療によるプラセボ効果を「非特異的効果」と呼びます。例えば、実効性の無い「糖剤」が患者さんの病状を改善しうることがあ
ります。病状の推移の中で、患者さんはその病気の自然経過における改善がプラセボ効果によるものか、薬理学的あ
るいは生理学的な作用による特異的効果として現れたものかを区別できるようになる必要があ
ります。医療保険会社やその他の医療費支払者は、生体に対する薬理学的あ
るいは生理学的な作用が確かな治療に対し医療費を支払います。プラセボ効果に対し医療費を支払うわけではあ
りません。皆がこのプラセボ効果のことをよく理解する必要があ
りますし、実質的には効果のない治療法に医療費の無駄遣いはしたくないのです。
状況によって、プラセボ効果の程度は変化します。実際、条件が合致すれば誰もがプラセボ効果を示す可能性があ
ります。さらに、患者さんの中にはプラセボ効果が非常に大きく、痛みが完全に消え去ってしまう場合もあ
ります。
いくつもの要素がプラセボ効果の程度に影響します。
- 不安の大きさ
- 期待感
- 医師への信望
- 治療の費用と侵襲性
特に症状が痛みの時には、不安が大きいほどプラセボ効果も強くなります1
。また、患者さんの期待感も重要な要素です。例えば、あ
る研究では喘息患者さんにおいて呼吸困難を引き起こし、生命も脅かしかねない症状を治療する際に、患者さんの期待感が一つの要素になるかどうか観察しました2。
この生命を脅かしかねない症状は「気管支けいれん」と呼ばれています。研究者らは、実効性の無い薬(プラセボ)あ
るいは喘息に有効な薬のどちらかが与えられると患者さんに伝えると、プラセボでは気管支けいれんの改善がほとんど見られないことを見出しました。一方で、二つの「薬」のうちどちらが気管支けいれんにより効くかを試していると患者さんに告げると、二つのうちどちらかがプラセボ(実効性の無い薬)であ
ると教えられたときに比べ、気管支けいれんの症状改善効果がより強くみられました。つまり患者さんが、プラセボが喘息に対して何らかの薬理学的な効果をもたらすものだと期待するとプラセボ効果が現れ、気管支のけいれんによる気道抵抗を減少させ、命が助かることさえあ
るのです。医師の親しみやすさ、思いやり、共感、名声といったものも、患者さんの病状に対するプラセボの効果を高めます3,4。
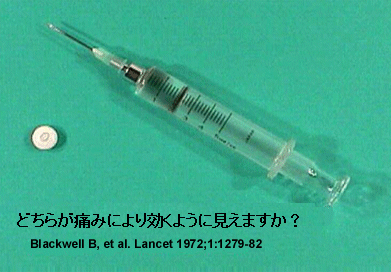
侵襲性が高かったり、高額な治療による期待感もプラセボ効果を高めます5。たとえば、図2の錠剤と注射器を見て下さい。両方とも同じ量の鎮痛剤(オピオイド鎮痛剤)が含まれています。痛みを抑えるのにどちらがよく効くように見えますか? 答えは明白です。交感神経ブロックのような様々なRSD治療の過程のなかで、患者さんを落ち着かせるために医師たちはこのプラセボ効果をうまく利用することができます。医師は、注射器で鎮痛薬を静脈内注射するところを、患者さんに「見せよう」とします。また、麻薬製鎮痛剤を注射している、とわざと患者さんに「話しかけ」たりもします。本当のことなので、患者さんをだましているのではあ
りません。医師は、プラセボ効果によって痛みが和らぐかもしれないことを知っているのです。プラセボ効果によって、治療の過程で必要な麻薬製鎮痛剤の投薬量が減り、そのため呼吸低下(呼吸不全)といった麻薬製鎮痛剤による副作用を最小限に止めることもできるのです。
図2
プラセボ錠の色が、病気に対する効果の質を決めることさえあ
ります。たとえば、痛みの治療においては黄色い錠剤よりも白い錠剤の方がよく効きます。反対に、うつ病には白い錠剤より黄色の錠剤の方が効果的です
6
。また、1錠より2錠のプラセボ薬がより効果的であるというように、プラセボに対する用量反応性が見られることもあ
ります 5。
プラセボ薬が無害であると考えるのは間違っています。多くの研究で、患者さんたちはプラセボ薬による副作用を訴えています。平均して20%の患者さんが、プラセボ薬による副作用を起こし、生活の質(QOL)に大きな影響を及ぼします。こうした副作用には眠気、頭痛、神経質、不眠、吐き気、便秘などがあ
ります 7。
手術も大きなプラセボ効果をもたらします。1950年代に遡りますが、二つの比較臨床試験(例:無作為二重盲験試験)によって、我々はその事実に気付きました
8,9。それまでは、胸壁の動脈を縛れば(結紮すれば)胸壁の筋肉から心臓へ血液が流れ、いわゆる狭心症によって起こる胸の痛みを取り除くことができると考えられていました。その手術は内乳腺動脈結紮と呼ばれていました。手術の効果には目を見張るものがあ
りました。手術の後、何人かの患者さんで大幅に胸の痛みが和らぎ、運動耐性が改善されました。初めてベッドから離れられる患者さんもいました。さらに、1年以上も続く痛みが遠のいた患者さんもいたのです。けれども外科医たちは、プラセボ効果を除外して効果を判定するための比較試験が必要だと考えました。そして胸壁は切開するけれども血管は縛らない(偽手術)二つの試験が行われました。さて、どうだったでしょう? 動脈が結紮されたときと同じ結果が得られたのです。これらの研究結果は、手術が強いプラセボ効果を生み出すことを明らかにしたのです。
プラセボが病気に治療効果をもたらすことがあるのなら、なぜ実際にこの実効性の無い治療を始めから患者に施さないのでしょうか?
- 意図的に患者を欺くことは、医師と患者さんの良好な関係を断ち切ることになります。もし医師があ
る治療を施し、医師自身がその治療が有効かどうか解らないということを患者さんが知れば、患者さんは医師にだまされたと思うでしょう。もし患者さんが効果の疑わしい治療によって惹き起こされた深刻な合併症で苦しむようなことになれば、医師への憤りはさらに強くなるでしょう。
- 上述のように、プラセボはQOLに影響する重大な副作用を示すことがあ
ります。
- よく効く薬だが、今回は特別なケースで効かなかったと説明された場合、患者さんは病気が実際よりもずっと重いのではないかと考え出して悩みます。そして想像される予後も否定的になり、患者さんに不必要な不安を与えます。
- 同じ薬に対して、複数のRSD患者さんが異なる反応を示したり、あ
るいは全く反応しないということはよくあります。RSD治療における様々な抗うつ剤の使用はその良い例です。もし医師が患者に(プラセボ効果を高めるために)この薬は効くはずだと話し、そして効果がなければ、いわゆる負のプラセボ効果がその後も現れて、有効な他の治療までが効かなくなってしまうかもしれません。
以上の理由により、医師たちはプラセボ効果を期待して、実効性の無い治療をわざと施し患者さんを欺くべきではあ
りません。RSDに対する治療の有効性を判断するためには、次の4つの方法があ
ります。
- 教育: まずはじめに、RSDの自然経過とプラセボ効果の重要性をよく理解することです。
- 効果の記録: 時間が経過するにつれプラセボ効果は弱まり、繰り返し治療が施されるごとに効果の持続期間が短くなります。例えば、交感神経ブロックが繰り返されるにつれてプラセボ効果は減少していきます10,11
。それぞれの治療に対する効果の顕れ方によく注意しなければなりません。残念ながら慢性疼痛を抱える患者さんは、記憶力が低下しがちです。そのような場合は、治療のたびに効果の程度と持続期間を日記に書き留めるようにするとよいでしょう。
- 治療の中断: 治療を中断してみるのもプラセボ効果を見極めるために重要な方法です。一旦、薬やあ
る特定の治療を中止して、違いがあるか確認してみるのです。そして、治療中は確かに効果があ
ったと思えるときは、治療を再開してください。もし治療中止が副作用の相違をもたらすならば(つまり、治療を中止するとあ
る副作用がなくなる)、治療を中止する必要があるかもしれません。治療効果の持続期間も考慮されるべきです。6ヶ月から9ヶ月、あ
るいはそれ以上続けると効果がなくなるという、短期間だけ有効な治療があ
ります。これらの治療の中止は、患者さん自身が治療の効果を確かめるために、何度も行われなければなりません。もし治療で麻薬性鎮痛剤(例:オピオイド、ベンゾジアゼピン)や、バクロフェンのような強い筋弛緩剤を用いる場合、治療の中断を徐々に進めなければならない場合もあ
ります。さもなければ、心身とも深刻な禁断症状に苦しむことになりかねません。
- 治療法に関する研究について調べること:
できうる限り、比較臨床試験結果に基づいた標準的治療法ガイドラインを探して下さい。
治療の中断:
「クロニジン貼付剤」は、その有効性を判定するために治療の中断が用いられた一つの例です12。クロニジンは交感神経系をブロックする効果があ
ると考えられています。何年も前、研究者たちはRSD患者さんの皮膚にクロニジンを貼付剤として用いると、貼付剤を貼った皮膚の軽い接触に対する過敏性が減弱することを発見しました。けれども痛みが和らいだのはその部分だけでした。そこで研究者は、RSDの治療としてクロニジン貼付剤は実用的ではないだろうと結論づけました。というのも、患者さんの体に何百枚もの貼付剤を貼って歩き回らせるわけにはいかないからです。数年前、私たちはクロニジン貼付剤を別の角度から研究してみることにしました。用量を増やした貼付剤を、患者さんに長期間貼ったのです
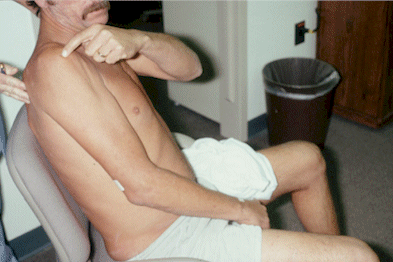
13。図3は、RSDによって上肢全体が痛くて動かせず、腫れ上がり、蒼白く変色していた男性の写真です。私たちは彼の上肢に2枚のクロニジン貼付剤を貼ってみました。すると時間が経つにつれて痛みや腫れ、蒼白い変色がほとんど消えたのです。この症状の改善はプラセボ効果でしょうか、それとも病気の自然推移の結果でしょうか? 次に私たちがしたことは、貼付剤を取り除くとどうなるかを観察することでした。2-3日後、痛みと腫れ、蒼白い変色が戻り、彼の上肢は再び動かなくなりました。5-6回この中断試験を繰り返した後、私たち(そして患者さん自身)は、クロニジン貼付剤が本当に効くことを確信したのです。
図3
治療後に痛みが改善された本当の原因を判定する「黄金の基準」は、無作為比較臨床試験の他にはあ
りません。それでは学術顧問委員会が、治療が有効かどうかの判定をどのように手助けできるか考えてみましょう。トウガラシからカプサイシンと呼ばれる塗り薬が作られます。これを皮膚に塗ると、RSDによって皮膚が軽い接触に敏感になっているような場合は特に、焼け付くような感覚を与えます。おまけにくしゃみを起こし、塗ったその手で目をこすると、目も焼けるようにヒリヒリします。カプサイシンを一週間あ
るいはそれ以上塗りつづけると、カプサイシンに対する感受性が低下するため、焼け付くような感覚が減少します。このカプサイシンは、皮膚の神経終末に化学的な変化を起こしてRSDの痛みを和らげると信じられています。
学術顧問委員会は、RSDの治療においてカプサイシンが有効かどうかという課題に直面しました。1991年、かなり印象深い論文が審査基準の厳しい、あ
る医薬雑誌に掲載されました 14
。記事のタイトルは「多施設二重盲験プラセボ比較試験:カプサイシン研究グループ」というものでした。このようなタイトルを見ると、あ
なたは「ほう、この試験はカプサイシンが本当に効くかどうか教えてくれるぞ」と思うかも知れません。けれどもよく読んでみると、この研究が本当に「盲験性があ
った」わけではないことがわかります。カプサイシンは皮膚に塗ればヒリヒリしますが、カプサイシンの入っていない塗り薬はヒリヒリしないので、この研究が本当に二重盲験で行われたとは言えません。従ってカプサイシンが投薬されているかどうか医師や患者さんが知り得る状況では、論文のタイトルに「二重盲験」という言葉を用いるのは誤りでしょう。
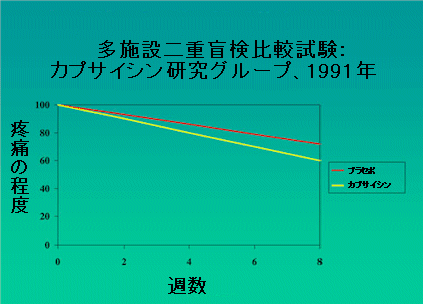
図4は、その研究の結果を示しています。プラセボ(賦形剤)投与群とカプサイシン投与群の両方で、8週間後に有意な痛みの減少がみられました。けれども、両方のグループの差は、わずかに痛みの程度が8と7の差なのです。8週間にわたり1日3回から4回この薬を塗り続けた結果にしては、この痛みの程度の差は大きくあ
りません。カプサイシンが始めのうちは実際に焼けつくような感覚を伴うことや、患者さんやその他の人々がくしゃみをも引き起こすことを考えれば、この結果はむしろ印象的ではないように思われます。
図4
メイヨークリニックのある神経科医のグループが、もう一度この研究を行うことにしました。彼らはカプサイシンが本当に効くのかどうか知りたかったのです。今回、彼らは本当に二重盲験性が保たれた試験を行いました。ニコチン酸塩と呼ばれる物質をカプサイシンの代わりに塗り薬に加え、実効性の無い対照(賦形剤)群としました。ニコチン酸塩は、皮膚に塗るとやはり焼け付くような痛みを感じます。もはや、患者さんはプラセボ(賦形剤)を与えられているのかカプサイシンを与えられているのか解りませんでした。前回の報告と同様に、プラセボ投与群とカプサイシン投与群の両方で痛みの改善がみられましたが、二つのグループの間で痛みの改善の程度に差はあ
りませんでした15。カプサイシンをRSD治療に未だ使用している医師もいるため「標準的治療法ガイドライン」で紹介されてはいますが、そのガイドラインにはRSD治療におけるカプサイシンの有効性を支持するデータはないと記載されています。
結論
RSD治療におけるプラセボ効果は見過ごされやすく、どのような治療においても、少なくとも一時的な患者さんの症状改善が起こるかもしれません。内科的および外科的治療の有効性を評価する場合、プラセボ効果とRSD症状の自然推移は、実際の特異的な効果と区別されなければなりません。治療による痛み改善の本当の原因を判定する「黄金の基準」は、無作為比較臨床試験の他にはあ
りません。医師がプラセボ効果を期待して実効性のない治療を施すことには、様々な危険が伴うのです。 |
|
|

